Depuis la découverte de la pénicilline par Alexander Fleming en 1928, un grand nombre d’antibiotiques ont été développés pour lutter contre les infections.
Les antibiotiques ont été largement utilisés depuis des décennies pour traiter tous types d’infections. Mais en 1947, on décrit déjà les premiers cas de bactéries résistantes à des antibiotiques.
C’est le cas d’un jeune garçon souffrant d’une méningite. Après identification de l’agent bactérien responsable, l’enfant est traité par un antibiotique, la streptomycine qui semble efficace. Mais, au bout de 3 jours de traitement, l’état du patient s’aggrave. Des analyses montrent que la bactérie est résistante à la streptomycine.
Une étude épidémiologique réalisée au Maroc montre clairement qu’il existe une corrélation entre la quantité d’antibiotiques consommée quotidiennement par une population et l’apparition de bactéries résistantes.
En 2010, une bactérie « super-résistante » a même été décrite en Inde. Elle possède une enzyme β-lactamase capable de détruire la plupart des antibiotiques connus, rendant difficile le traitement en cas d’infection par ce type d’agent infectieux.
Aujourd’hui, l’usage systématique des antibiotiques est fortement déconseillé ; « Les antibiotiques, c’est pas automatique » est devenu un slogan populaire. Notamment, les médecins ne doivent plus prescrire d’antibiotiques en cas d’infections virales puisque ces derniers sont totalement inefficaces.
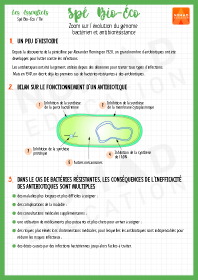
L’usage des antibiotiques doit être strictement limité à la lutte contre des infections bactériennes. Le choix de l’antibiotique doit être orienté après la réalisation d’un antibiogramme.
Ce test consiste à mettre la souche bactérienne pathogène en présence de pastilles imbibées de différents antibiotiques. Lorsque la bactérie est sensible à l’antibiotique, elle ne se développe pas au pourtour de la pastille. C’est cet antibiotique qui sera choisi pour le traitement du patient. Ainsi, on limite la sélection des bactéries résistantes.